
こんにちは、tamaです。今回は腎臓だよ。腎臓って内科系疾患の代表臓器のイメージあるよね。今回も頑張っていきましょう。Let’s Start !
・腎臓の解剖生理がわかる
・腎臓の機能がわかる
腎臓の仕事
[list class=”li-niku”]
- 排泄
- 体液の恒常性の維持
- 内分泌(ホルモンの産生)
・老廃物
・異物
・体液量や浸透圧
・イオン(電解質)組成
・酸塩基バランス
・ビタミンDに活性化
・レニン産生
・エリスロポエチン産生
[/list]
腎臓は糸球体濾過と尿細管での再吸収・分泌の2段階で尿を作っています。
糸球体でたくさん濾過して、その後必要なものを尿細管で再吸収や分泌しながら、尿を作るイメージです。
腎臓の大きさ
腎臓の大きさはこぶし大くらいです。
正常は約10cm × 5cm くらいですが、腎不全になると徐々に萎縮します。
インゲン豆に似ているので英語で「kidney bean」と言います。
腎臓の位置
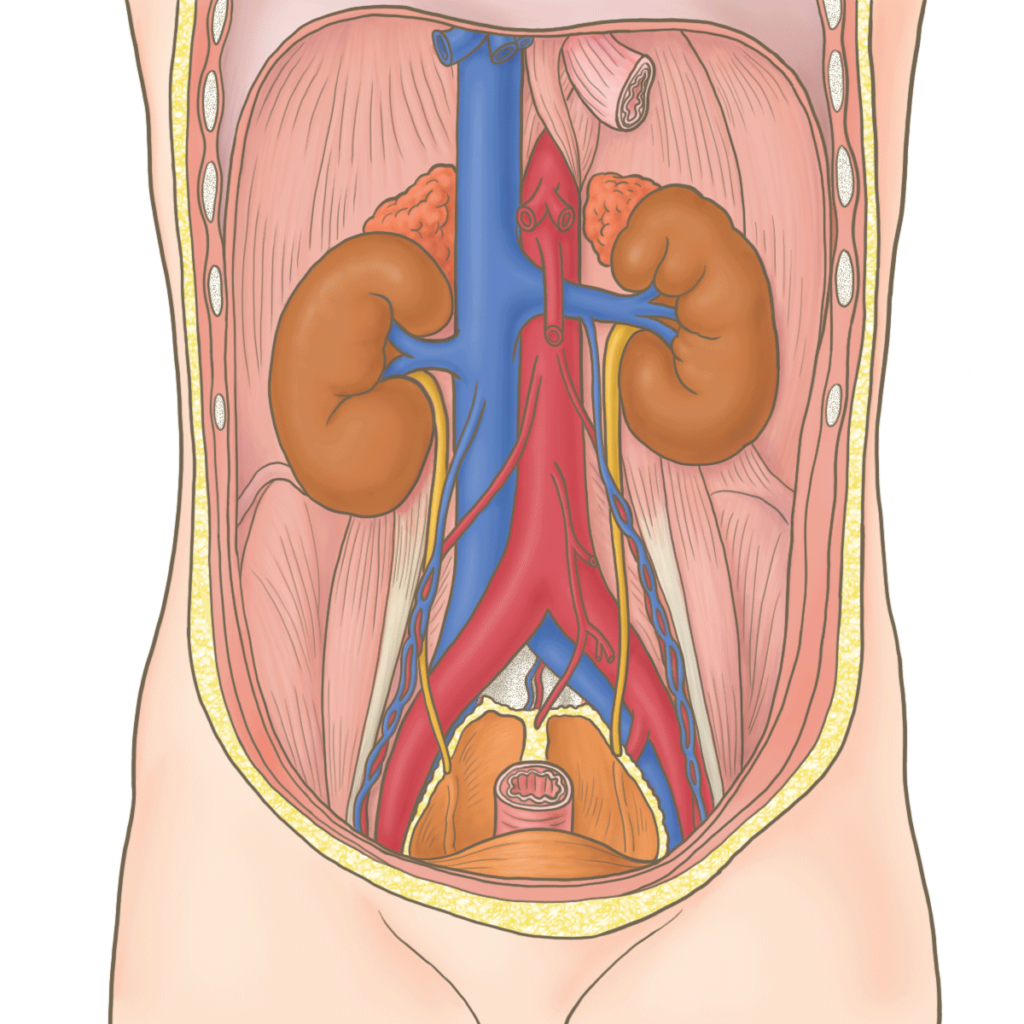
腎臓は後腹膜臓器の1つです。
脊椎の左右、第12胸椎から第3腰椎の高さに位置しています。
右には肝臓があるため、左腎よりも右腎の方がやや低い位置にあります。
ネフロンの構造
腎臓の割断面では、表層(外側)の皮質と内層(内側)の髄質に分けられます。
髄質はさらに髄質外層と髄質内層に分かれています。
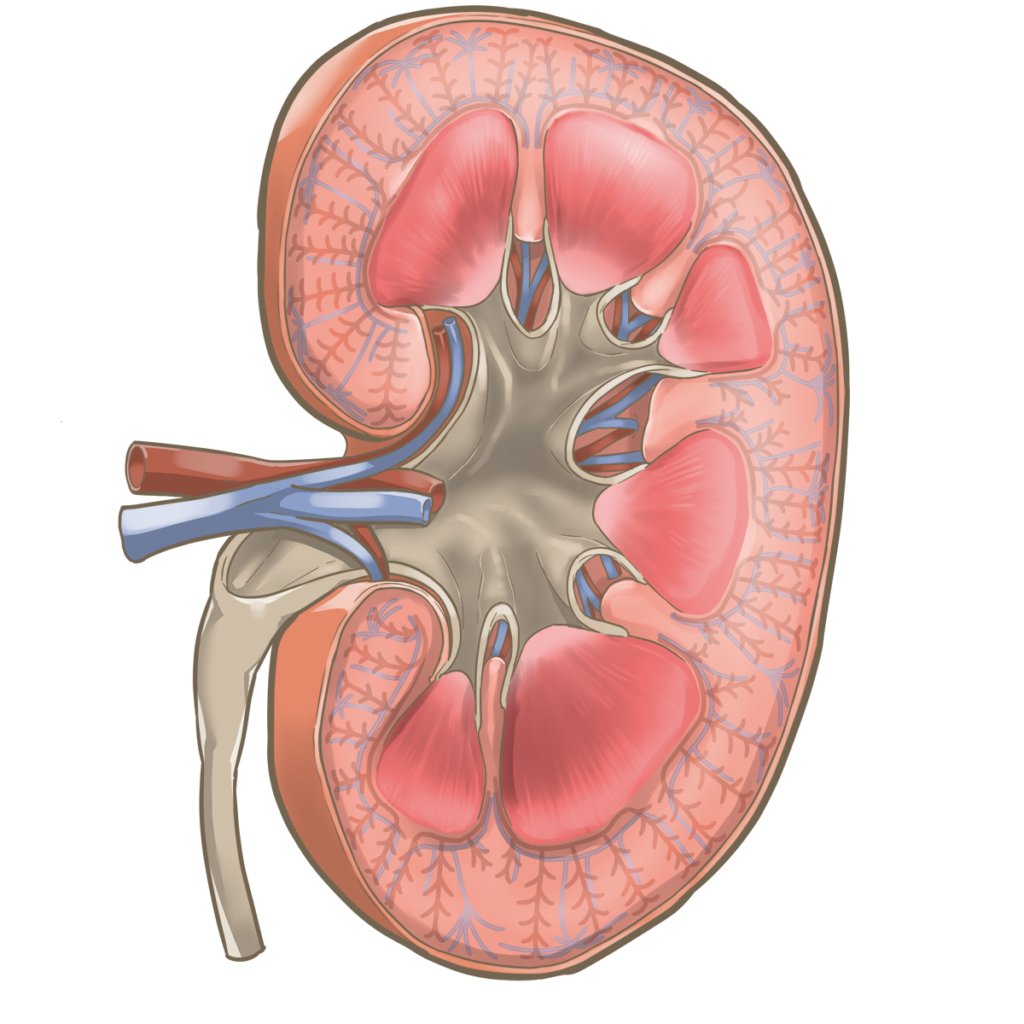
腎臓はネフロンと呼ばれる構造の集合体です。
糸球体から遠位尿細管までの構造をネフロンと言い、尿を作るところです。
ひとは1つの腎臓に約100万個のネフロンがあると言われており、左右に腎臓があるので200万個のネフロンがあります。
[memo title=”ネフロンの構成”]糸球体→近位尿細管→ヘンレループ→遠位尿細管[/memo]
各ネフロンは集合管で集まり、腎盂を形成して尿管へと注ぎます。
[memo title=”尿の流れ”]各ネフロンを通過→集合管で合流→腎盂→尿管→膀胱[/memo]
腎臓の大部分は尿細管で占められています。尿細管は尿が通過する管状の構造です。
皮質の糸球体で濾過された原尿は近位尿細管へと入り、いったん髄質に入った後にもう一度、皮質に戻ってきます。
この迂回ルートをヘンレループと言います。
糸球体の構造
糸球体は血液を濾過して原尿を作るところです。
毛細血管の塊が、ボウマン嚢という袋の中に入っています。
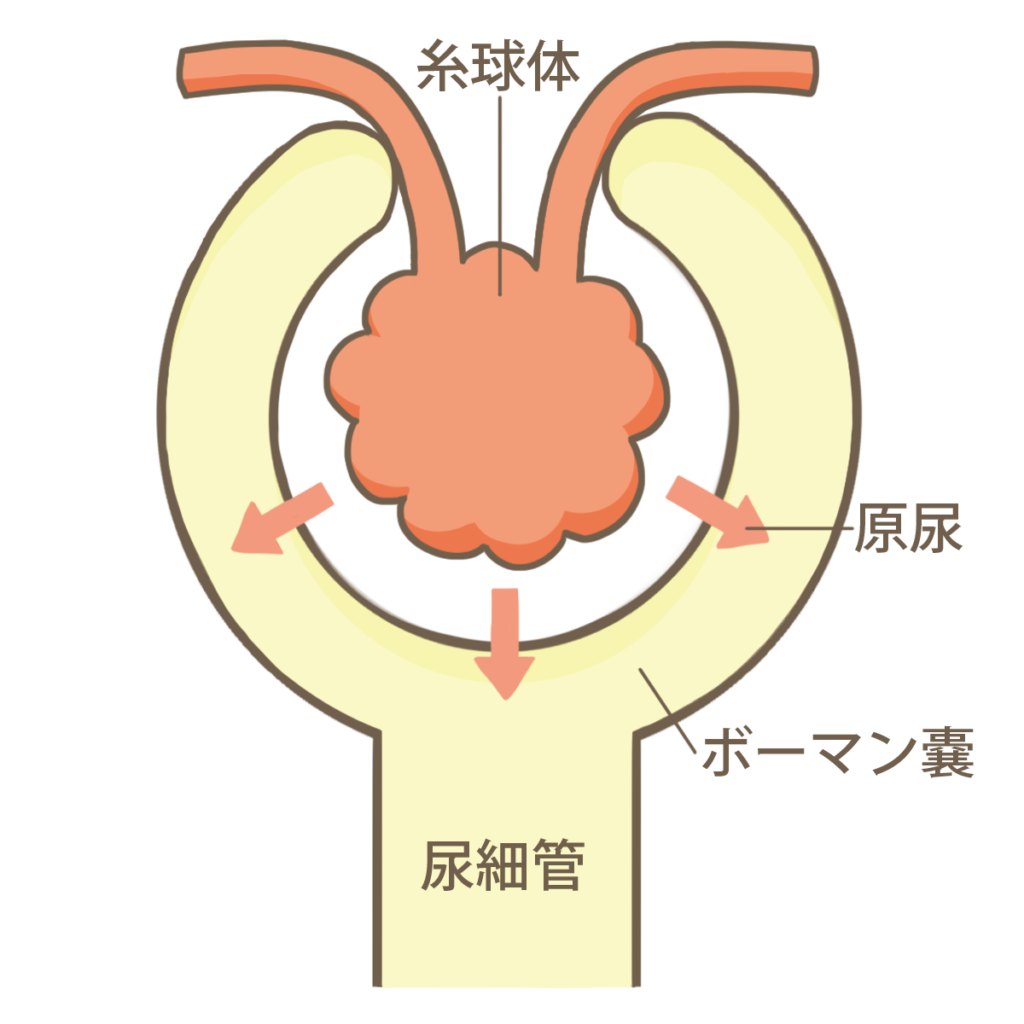
糸球体には輸入細動脈と輸出細動脈がつながっています。
糸球体の血圧(糸球体内圧)によって、分子量の小さいタンパクは濾過されるが、分子量の大きいタンパクや血球などあ濾過されません。
糸球体で濾過される血液量を糸球体濾過量(glomerular filtration rate:GFR)と言います。
正常値は1分当たり100ml程度です。
1分間に約100mlの血液が濾過されているということです。
排泄 〜尿の生成〜
皮質と比べて髄質は浸透圧が高くなっているため、原尿はヘンレループを通過する過程で水分が取り除かれ、尿が濃縮されます。
ヘンレループを通過すると、尿は遠位尿細管を通り、髄質の集合管へ流れます。ここでさらに水分が再吸収され、尿が濃縮されます。
近位尿細管では水、電解質、ブドウ糖などを大量に再吸収しており、糸球体濾過量の50〜70%が再吸収されます。
水と電解質は分子量が小さいので、糸球体で100%濾過されます。
長い尿細管を通過しながら、再吸収されたり分泌されたりして、最終的には濾過された量のごく一部が尿として出ていきます。
[memo title=”糸球体濾過量(GFR)”]糸球体で濾過される血液量が糸球体濾過量。正常値はおよそ100ml/min。1日に換算すると、100ml×60(分)×24(時間)=144ℓ[/memo]
1日に約144リットルの血液が糸球体を通過し、その99%が尿細管で再吸収されます。
実際に尿として排泄されるのは、原尿の1%、約1.5リットルになります。
糸球体で濾過されたもののうち、99%が尿細管で再吸収されます。
60%が近位尿細管、25%がヘンレの上行脚、10%が遠位尿細管、数%が集合管で残りの1%が尿中に排泄されます。
近位尿細管で100%再吸収されます。
血糖値が高くなってくると糸球体で濾過されるブドウ糖の量が増えて、近位尿細管での再吸収の限度を超えるので、尿に出てきます。
筋肉で産生される老廃物です。糸球体で濾過され、再吸収されず、そのまま尿中に排泄されます。
体液の恒常性の維持
腎臓が尿を生成する目的は、単に老廃物を排泄するだけでなく、体内の水分量を調節するためでもあります。
成人の体液は体重の約60%が水分でできています。(有名ですね)
体液は細胞内液と細胞外液に分かれます。
細胞外液はさらに、間質液と血液に分かれます。
「浮腫」は間質液が増加することで生じます。
体内の水分量は加齢とともに減少し、小児では70〜80%に対して、高齢者は50%です。
高齢者が脱水に弱いのは体液量がもともと少ないからです。
INとOUTで考えます。
[box class=”box15″]【IN】 点滴量、飲水量、食事の水分、代謝水
代謝水・・・栄養素が燃焼して生じる水分
【OUT】 尿量、不感蒸泄
不感蒸泄・・・呼気や皮膚表面から蒸発する水分
[/box]
INがOUTよりも多ければ浮腫になり、OUTがINより多ければ脱水になります。
[memo title=”水分バランスのコントロールが難しい病態と状況”]意識障害、人工呼吸器装着、腎不全、心不全[/memo]
体液量を保つシステムには浸透圧調節と容量調節があります。
血症浸透圧を規定している因子はNa、グルコース、BUNです。
血症浸透圧 275〜295mOsm/kg
Posm=2×Na+(グルコース÷18)+(BUN÷2.8)
抗利尿ホルモン(ADH)濃度が上昇すると、尿の浸透圧が高くなり、水の再吸収うが促進され、尿が濃縮される。
尿浸透圧 50〜1300mOsm/kg
100mOsm/kg以下を低張尿、280mOsm/kg前後を等張尿、500mOsm/kg以上を高張尿

尿浸透圧の正常値って幅広〜い!
GFRが25ml/min以上の時は尿を濃縮したり、希釈したりできるのですが、GFRが低下してくるとその働きが困難になってきます。
これは腎不全の時で、腎不全では尿を濃縮・希釈する力が低下し、等張尿しか出せないようになります。そのため、水分管理が重要になってくるのです。
内分泌臓器としての腎臓
腎臓はレニンやエリスロポエチンというホルモンを産生する内分泌臓器です。
また、ビダミンDの活性化も行っています。
下垂体後葉から分泌される抗利尿ホルモン(ADH)
[box class=”box14″]視床下部で産生され、高浸透圧刺激により下垂体後葉から分泌される。脱水に対して体内に水を蓄えるホルモン。[/box]
作用場所:集合管のバソプレッシン受容体に作用
作用:水の再吸収を促進(尿を濃縮する)
肝臓由来アンジオテンシノーゲンから変換
[box class=”box14″]レニン・アンジオテンシン・アルドステロン系は全身血圧を規定するシステムの一つ。
肝臓、腎臓、肺など複数の臓器が連携して進行するカスケード反応。
腎臓で産生されたレニンは、肝臓由来の血中アンジオテンシノーゲンを分解してアンジオテンシンⅠに変換する。
アンジオテンシンⅠはアンジオテンシン変換酵素(ACE)によってアンジオテンシンⅡに変換される。
ACEは肺血管に豊富に存在する。
アンジオテンシンⅡは全身の血管平滑筋に存在するAT受容体に作用して、血管を収縮させ、血圧を上げる。
アンジオテンシンⅡは副腎皮質に作用してアルドステロン分泌を促進し、アルドステロンは尿細管に作用してNa再吸収を促進し、その結果循環血液量が増加して血圧が上がる。[/box]
作用:血管収縮(血圧上昇)、近位尿細管でのNa再吸収を促進、アルドステロン分泌を促す
アンジオテンシンⅡは糸球体の輸入細動脈・輸出細動脈の両方を収縮させるが、輸出細動脈を収縮させる作用がより強いのです。
そのため、糸球体血圧は低下せず、GFRを維持することができます。

レニン・アンジオテンシン系は全身血圧が低下しても、GFRを維持するためのシステムだよ
副腎皮質で合成・分泌
[box class=”box14″]アルドステロンはアンジオテンシンⅡの作用によって副腎皮質で合成・分泌されるステロイドホルモン(ミネラルコルチコイド)[/box]
作用:集合管でのNa再吸収を促進、K排泄を促進、血圧上昇
[box class=”box14″]Naは主要な浸透圧物質である。そのため、Naの移動に伴って水も移動するため、水が再吸収され、体液量が増加する。Naと水を体内にため込むことで、血圧を上昇させる。[/box]
アルドステロンの阻害薬は抗アルドステロン薬で代表的なものはスピロノラクトン(アルダクトンA)。
Naと水がより多く尿中に排泄される。尿細管でのK分泌も阻害されるため、高カリウム血症に注意。
心房で合成・分泌
[box class=”box14″]心原性Naペプチド(ANP)
心房から分泌され、腎臓に働くホルモン。循環血液量の増加などによって心房に負荷がかかった時、心房筋から分泌され、血圧を下げる働きがある。[/box]
作用:集合管でのNa再吸収を抑制(Na利尿薬)、全身の血管を拡張(血圧低下)
[box class=”box14″]アルドステロンの作用に拮抗するように働く。Naの再吸収が抑制され、水の再吸収も抑制される。[/box]

ANPは体内で合成される利尿薬のようなものだよ
ANP製剤にはカルペリチド(ハンプ)があります。
利尿作用、血管拡張作用により新負荷を軽減します。心不全の急性期の尿量の確保が困難な症例で使用します。
[memo title=”心不全の指標”]血中ANP濃度は心不全の指標として有用。ANPは心房筋の伸展刺激により産生・分泌されるため、心房圧の上昇や体液量の増加をきたす時に高値になる。 [/memo]
腎機能の指標
[list class=”ol-circle li-mainbdr main-bc-before”]
- 血清クレアチニン(Cr)
- 血中尿素窒素(BUN)
- イヌリン・クリアランス(Cin)
- クレアチニン・クリアランス(Ccr)
- 推定糸球体濾過値(eGFR)
- 血清シスタチンC
[/list]
基本的に腎機能は糸球体濾過値(GFR)を使います。
1分間にどれくらいの血液が糸球体で濾過されているかを示しており、正常値は90ml/min以上です。
最も正確にGFRを反映する指標はイヌリン・クリアランスです。
イヌリン・クリアランスは検査が煩雑で、
クレアチニン・クリアランスも24時間蓄尿が必要でやや煩雑です。
クレアチニン・クリアランスは
そこで、日本腎臓学会は推定糸球体濾過値(eGFR)を考案しました。
クレアチニンは筋肉中に存在するクレアチンの終末代謝産物です。
クレアチンは筋細胞内でリン酸化され、エネルギー源として蓄えられて言います。運動時にリン酸基が外れてATPを供給します。
筋肉中のクレアチンは日々一定量が代謝されて、クレアチニンとして腎臓から排泄されます。
クレアチニンは100%糸球体で濾過されます。尿細管での再吸収はなく、ほとんどそのまま尿中に排泄されます。
糸球体濾過能力が低下すると、クレアチニンの尿中排泄が減少し、血中クレアチニン濃度が高くなります。
そのため、血中クレアチニン値の上昇は腎機能(糸球体濾過値)の低下を示すことになります。
[alert title=”注意”]血清クレアチニンは筋肉中に存在するクレアチンの終末代謝産物であるため、血清クレアチニンは筋肉量の影響を受けます。
そのため、筋肉量が多い人ほど正常値が高くなります。男性の正常範囲が高いのはこのためです。[/alert]
血清クレアチニン正常値
男性 0.61〜1.04mg/dl
女性 0.47〜0.79mg/dl

血清クレアチニン値は筋肉量に左右される部分があるということは、高齢者や長期臥床で筋肉量の低い患者さんは腎機能が低下しても血清クレアチニン値に反映されにくいため、腎機能が過大評価されやすいということだから、注意が必要だよ
血中の尿素の量を示しています。
尿素はタンパク質の終末代謝産物であり、肝臓で合成されて、腎臓から排泄されます。
尿素はクレアチニンよりもさらに小さいので、糸球体で100%濾過されます。
一部は尿細管で再吸収されますが、大部分は尿中に排泄されます。
腎機能が低下して尿中排泄量が低下すれば、血液中の尿素量を示すBUNは上昇します。
BUNは食事の影響を受けます。
タンパク質の過剰摂取や異化亢進、細胞外液減少時にも上昇します。
消化管出血でも、消化管内の血液が吸収されて蛋白負荷が増加し、BUNは高くなります。

BUNは腎機能の指標に有用だけど、いろんな影響を受けるから注意が必要だね
イヌリンは糸球体で100%濾過され、100%尿中に出てきます。
糸球体濾過値(GFR)の低下は、そのまま血中濃度の上昇につながるので、イヌリンの排泄率はそのままGFRになります。
イヌリン・クリアランスは最も正確にGFRを反映する指標と考えられています。
イヌリン・クリアランスの弱点は検査の煩雑さです。
イヌリンとクレアチニンは糸球体で100%濾過され、ほぼそのまま幼虫に出てきます。
なので、排泄率は糸球体濾過値になりますが、イヌリンと異なりクレアチニンは少し尿細管から分泌されます。
そのため、排泄率はイヌリン・クレアランスよりもクレアチニン・クリアランスの方が30%ほど高く出ます。
クレアチニン・クリアランスに0.715をかけると、推定GFR(イヌリン・クリアランス、eGFR)に相当します。
eGFR(Cin)=Ccr×0.715
シスタチンCは体内の全ての有核細胞で一定量産生されている低分子蛋白です。
シスタチンCは糸球体で濾過され、近位尿細管で再吸収・分解されます。
GFRが低下すると血清シスタチンCは上昇します。
血清シスタチンCは食事や筋肉量、炎症、年齢、性差の影響を受けません。
血清クレアチニン値よりも感度が高いことがメリットです。
血清クレアチニン値はGFRが30ml/min前後(腎不全レベル)にならないと上昇しないのに対して、シスタチンCはGFRが70ml/min前後の軽〜中等度の腎機能障害でも上昇する。












コメント